緩和照射(がんによる症状緩和のための“放射線治療”)
広島大学病院におけるがんの症状緩和のための放射線治療(緩和照射)の特色
緩和照射における広島大学での放射線治療の特色
- 放射線治療は目的によって、「がんを治すための照射(根治照射)」と「がんによる症状を和らげるための照射(緩和照射)」の2つに大別されます。
- 緩和照射は、がんの進行によって引き起こされる、様々な苦痛を伴う症状を緩和するために行われます。
- 広島大学では年間約200人の緩和照射を行っており、積極的に緩和照射を行っております。
- 少数の骨転移に対しては、「体幹部定位放射線照射(SBRT)」を、少数個の脳転移に対しては「定位放射線照射(STI)」を治療選択肢の1つとして行っております。
緩和照射の適応となり得る病態
腫瘍による症状により生活の質の低下が生じている場合、あるいはその可能性がある場合に適応となります。主に、
- 転移性骨腫瘍や腫瘍による痛みや病的骨折
- 脊椎転移による痛みや痺れ
- 転移性脳腫瘍による頭痛や嘔気、その他の神経症状
- 上大静脈狭窄による顔や手足の浮腫、呼吸苦など
- 気道狭窄・閉塞による呼吸苦
- 消化管狭窄・閉塞による通過障害
- 腫瘍からの出血
などがあります。
転移性骨腫瘍および脊椎転移に対する緩和照射
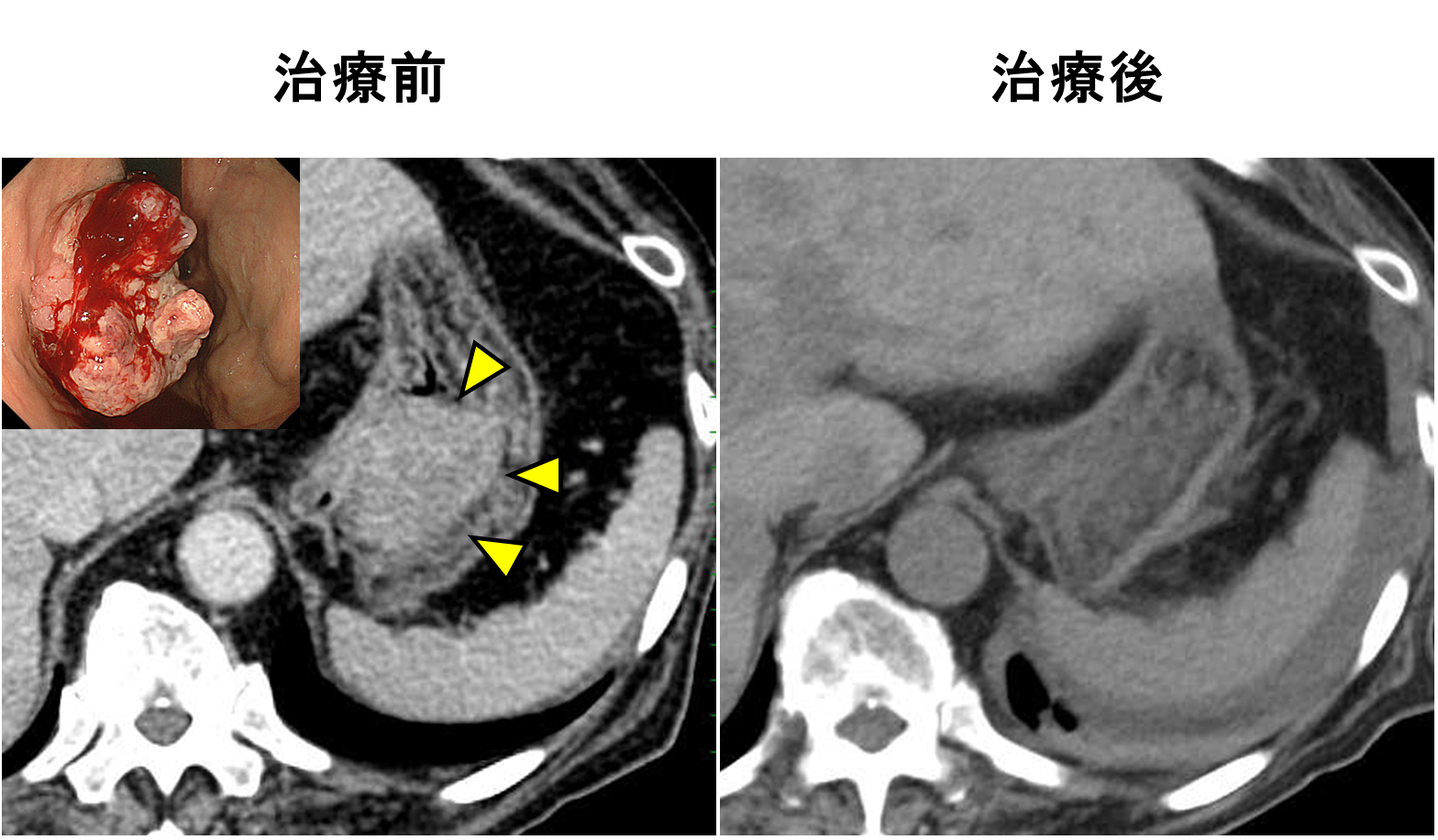
転移性骨腫瘍および脊椎転移によって疼痛を認める、または骨折のリスクが高い場合にはその部位に対して緩和照射を行います。緩和照射を行うことにより、おおよそ70%の患者さんに1か月後の疼痛緩和が得られると報告されています。
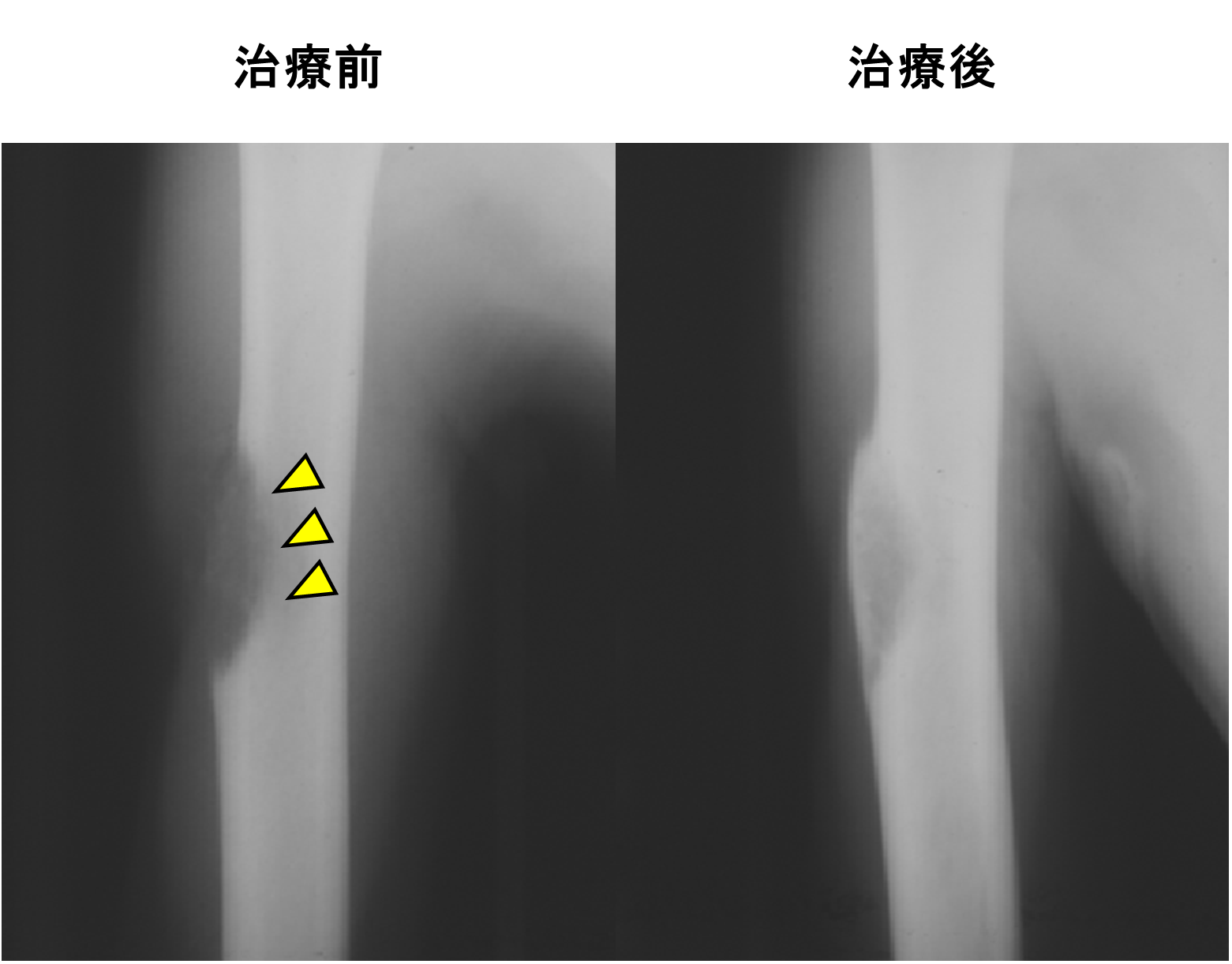
脊椎転移のうち、腫瘍が脊髄を圧迫している状態、「転移性脊髄圧迫」は緊急の治療が必要となる病態です。腫瘍により疼痛が増強し、また進行すると圧迫された脊髄の部分よりも下の神経機能が失われ、両足のまひなど、回復が不可能な状態に陥る可能性が高くなります。そのため、緊急で放射線治療や手術を行います。
転移性脊髄圧迫によく見られる症状として、
- 強い疼痛
- 足に力が入らない、感覚が鈍い
- 便意や尿意を感じない
などがあります。このような症状が現れたら、急いで医療機関を受診するようにしましょう。

(図右)緊急の放射線治療により脊髄圧迫は解除され、歩行可能となりました
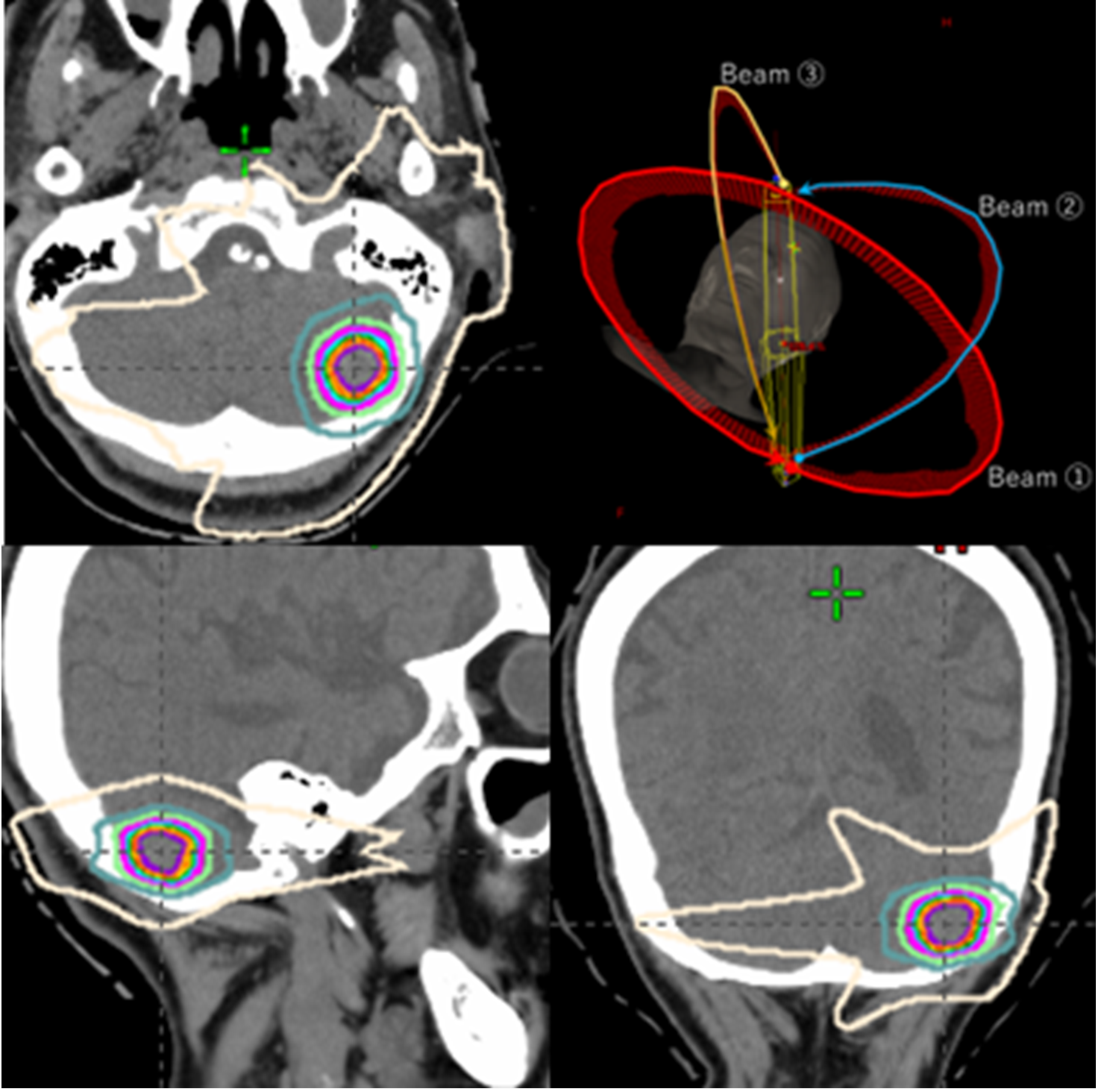
- 体幹部定位放射線照射とは、病巣に対し多方向から放射線を集中させることで、ピンポイントで放射線を照射する治療です。一般的な照射方法と異なり、大線量を少ない回数で照射します。
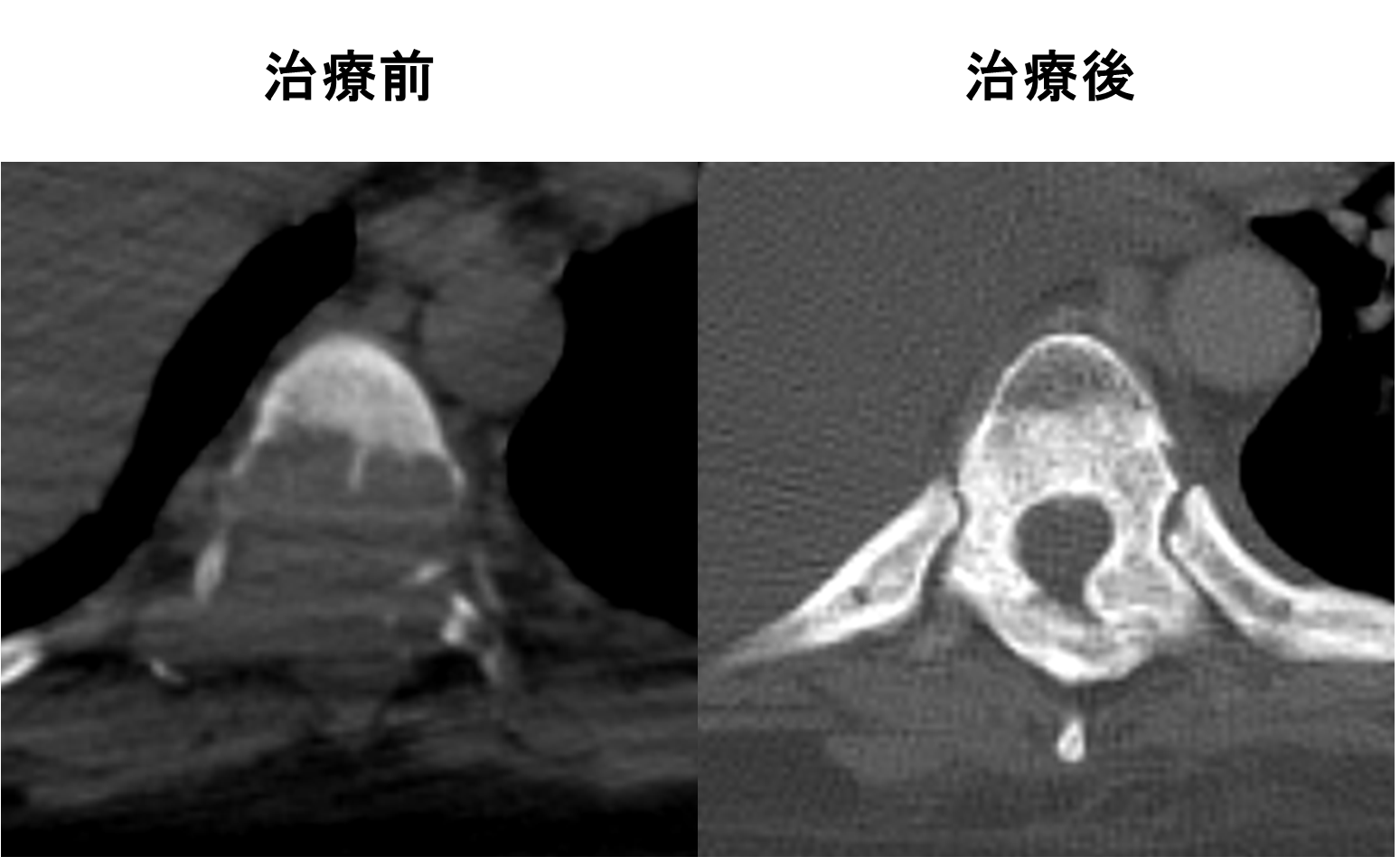
2020年より脊椎転移に対する体幹部定位放射線照射が保険適応となりました。 - 当院ではこの技術を少数個の骨転移に対しても応用しています。脊髄神経への影響を低減すると同時に、骨転移の複雑な腫瘍の形状に沿って、高線量を投与しています。
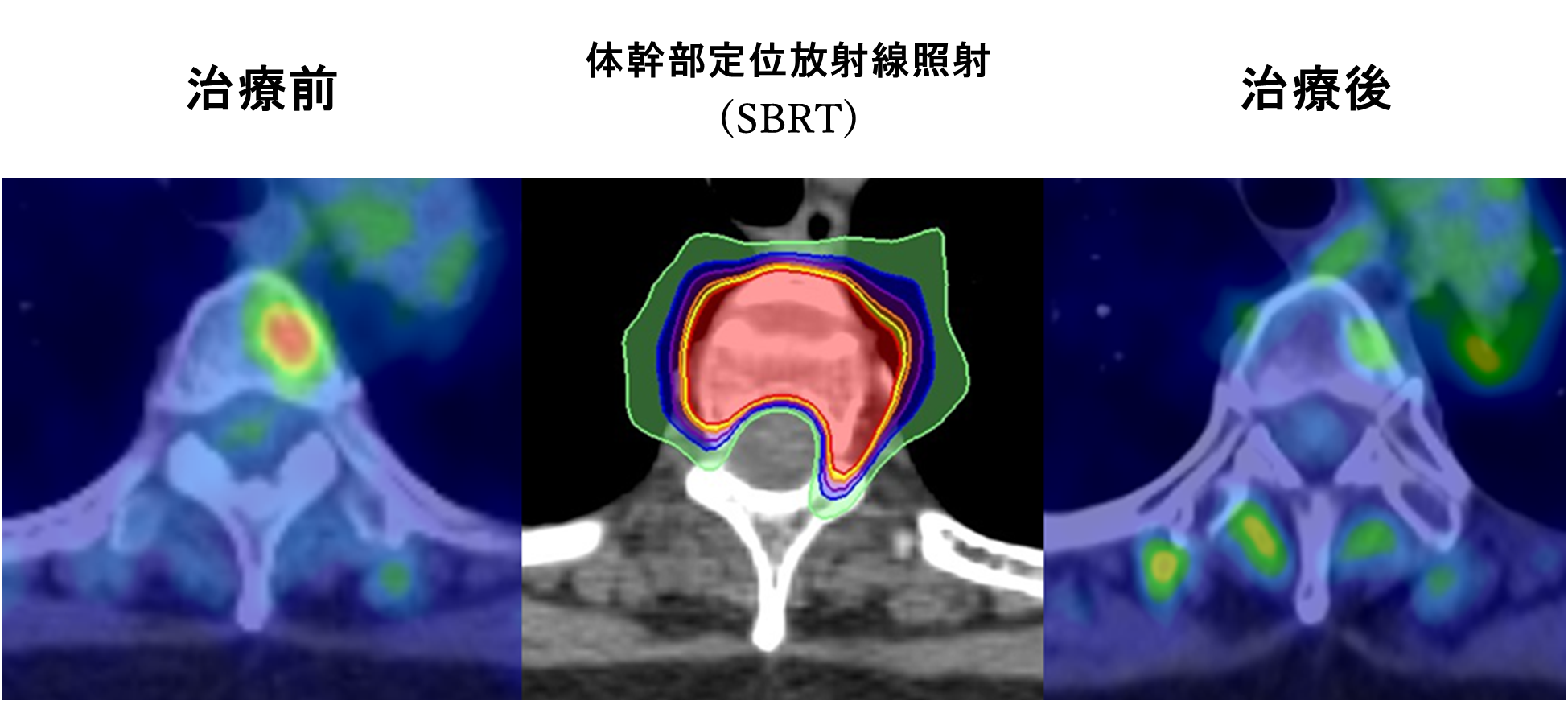
椎体の前方にPET-CTの強い集積を認めていました
(図中)脊髄への線量を低減しながら、脊椎転移に対して高線量を投与しています
(図右)治療後、PET-CT上は集積が消失しました
転移性脳腫瘍に対する緩和照射
脳以外にできた悪性腫瘍が脳に転移をすることです。転移性脳腫瘍により、頭蓋内圧亢進症状として頭痛や吐き気などが生じる可能性があります。また、腫瘍が存在する部位の局所症状として、手足の麻痺やけいれん、ふらつきなどが生じる可能性があります。
転移性脳腫瘍では、脳全体に放射線治療を行う「全脳照射」、手術を行い術後の再発予防のために行う「術後照射」、手術を行わずに転移病巣に集中して1回大線量の放射線治療を行う「ピンポイント照射」があります。転移病巣の個数や大きさにより、上記の中でふさわしい治療を患者さんごとに検討して治療を提案しています。ピンポイント照射では特殊な装置が必要なため、外来通院が可能な患者さんには広島がん高精度放射線治療センターと連携して治療をおこなっております。
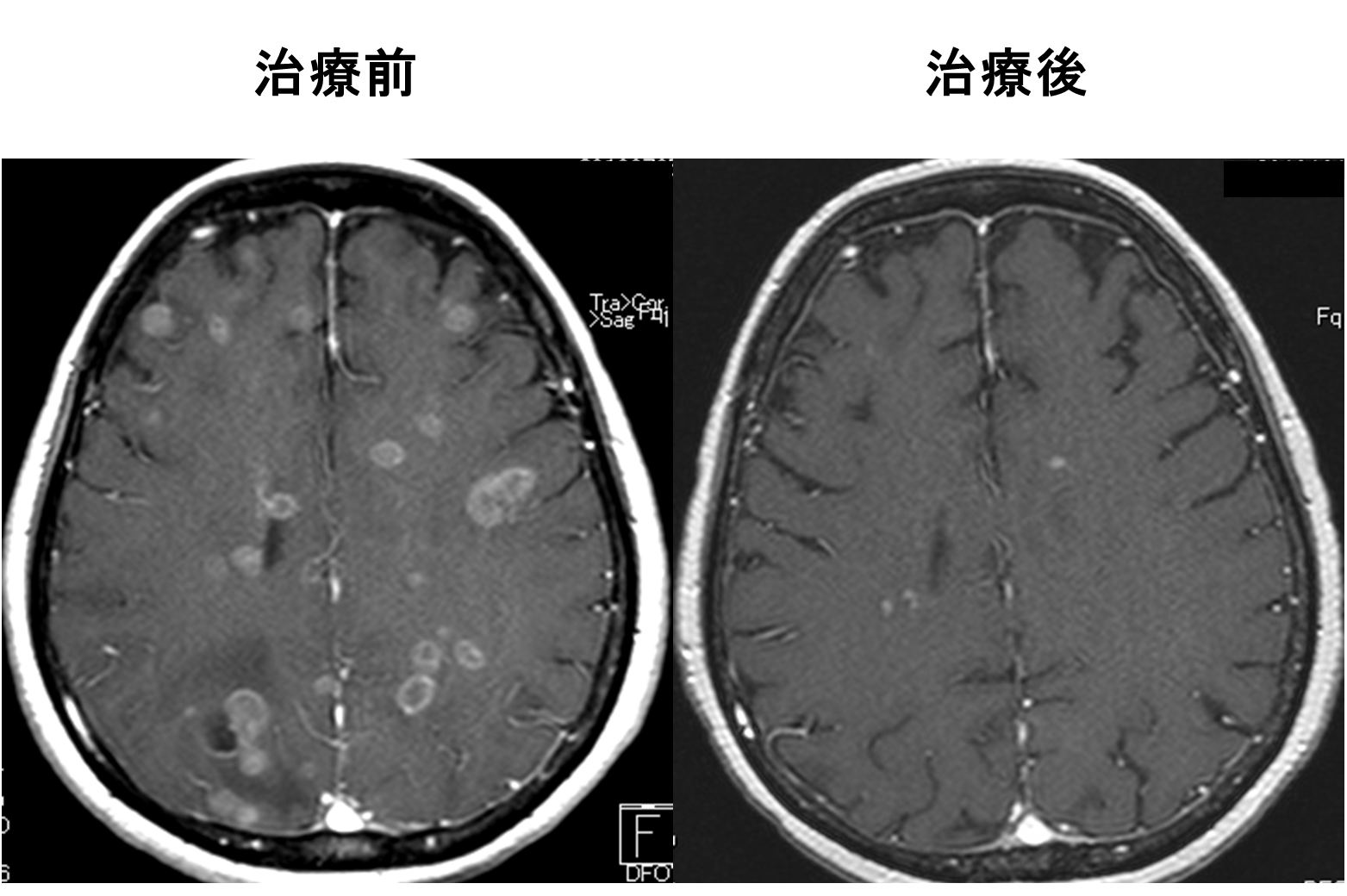
定位放射線照射とは、高精度な照射技術を用いた、ピンポイントで1回に大線量の放射線を照射する治療です。正常細胞への影響を最小限に抑えて、病巣だけを集中的に攻撃します。
当院では、この治療に強度変調回転放射線治療(VMAT)を用いています。このため、さまざまな形状の病巣であってもその腫瘍の形に沿って、集中的な定位放射線照射が可能となっています。さらに近年では、最新の照射方法であるHyperArcを導入致しました。病巣を三次元で立体的にとらえ、多方面から放射線を照射することで、がんに対して従来よりもピンポイントで照射でき、患者さんの身体への負担を軽減することが可能となりました。
病変の個数が多い方でも、治療の効果を高めるために、全脳照射に引き続いてピンポイント照射を行うことがあります。
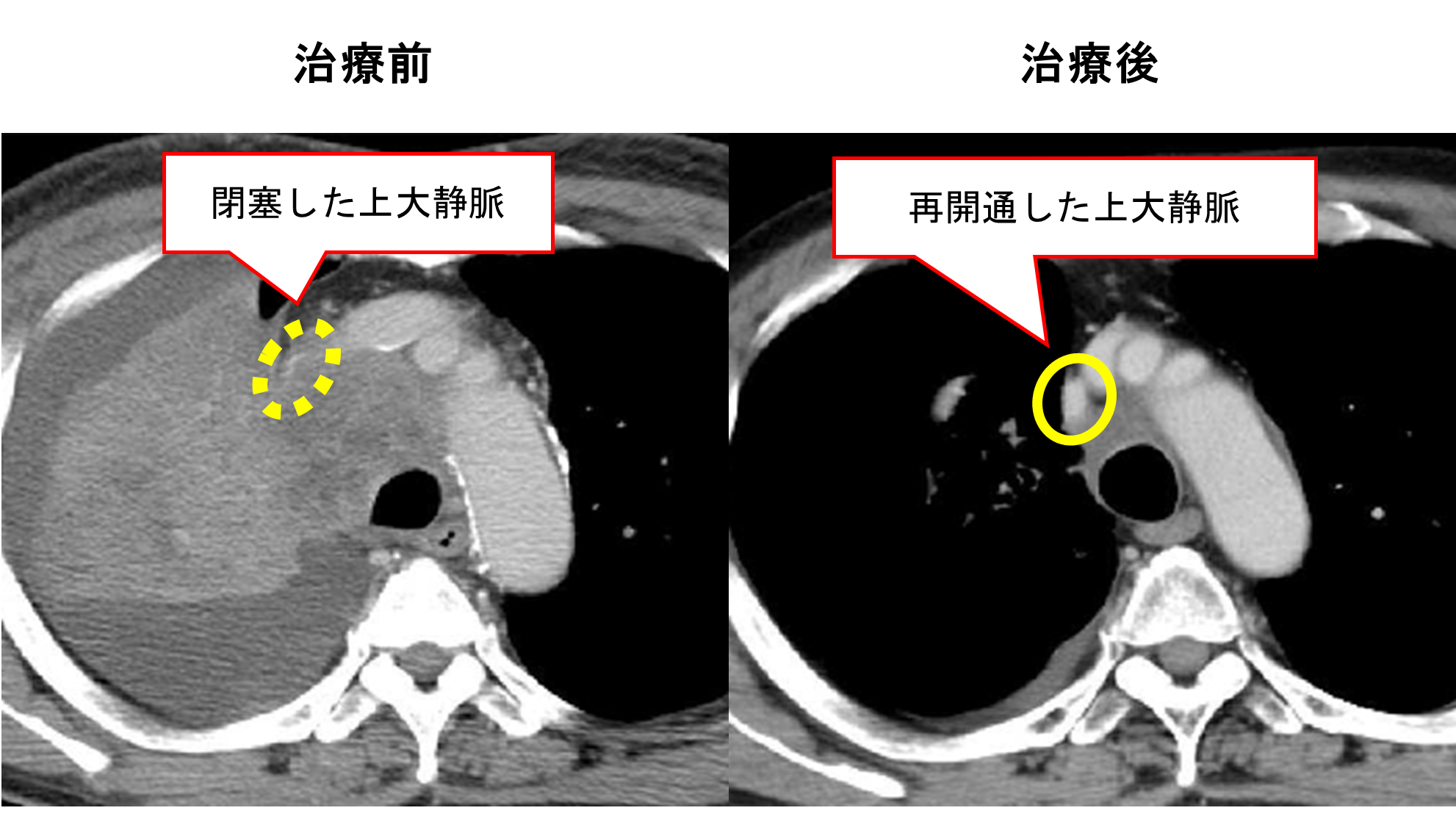
上大静脈症候群に対する緩和照射
- 上大静脈症候群は腫瘍が上大静脈を圧迫や閉塞させることで、血液のうっ滞が起こる病気です。主な症状として顔の浮腫や首・腕の血管のうっ血を認めます。まれに呼吸困難や頻脈が起こることもあります。
- 多くの場合、原因となっている腫瘍に対して可及的速やかに放射線治療が行われます。症状が重篤・切迫する場合は、ステント留置術が選択される場合があります。
- 放射線治療を行うことで、おおよそ70%の患者さんで症状改善が得られると報告されています。
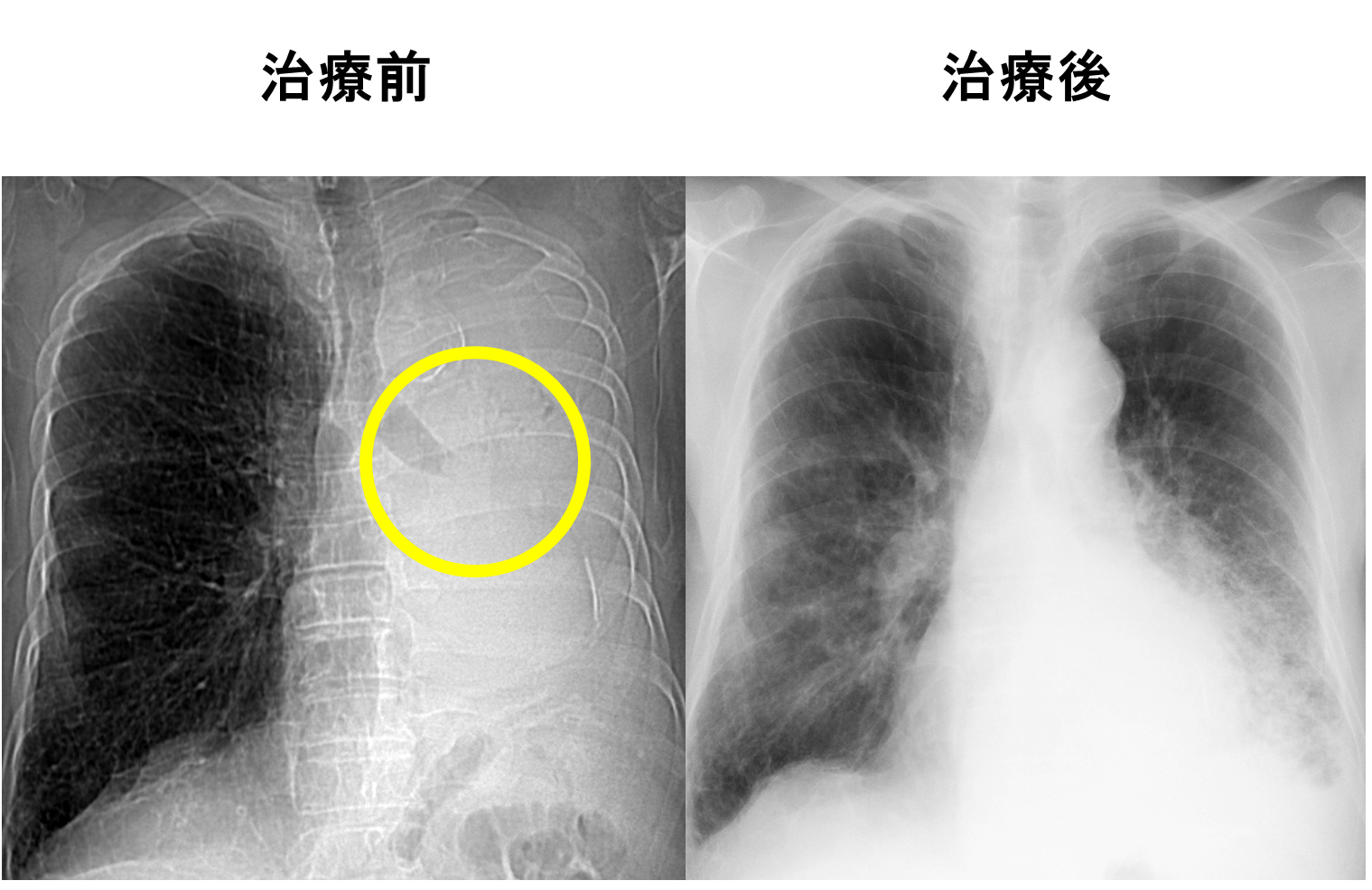
気道狭窄・閉塞に対する緩和照射
- 気道狭窄は肺につながる気道が腫瘍によって狭窄または閉塞した状態です。肺に空気が流れなくなることで、咳嗽や呼吸困難が生じます。
- 多くの場合、原因となる腫瘍に対して可及的速やかに放射線治療が行われます。症状が重篤・切迫する場合は、ステント留置術などが選択される場合があります。
- 放射線治療を行うことで、おおよそ60%の患者さんで症状改善が得られると報告されています。
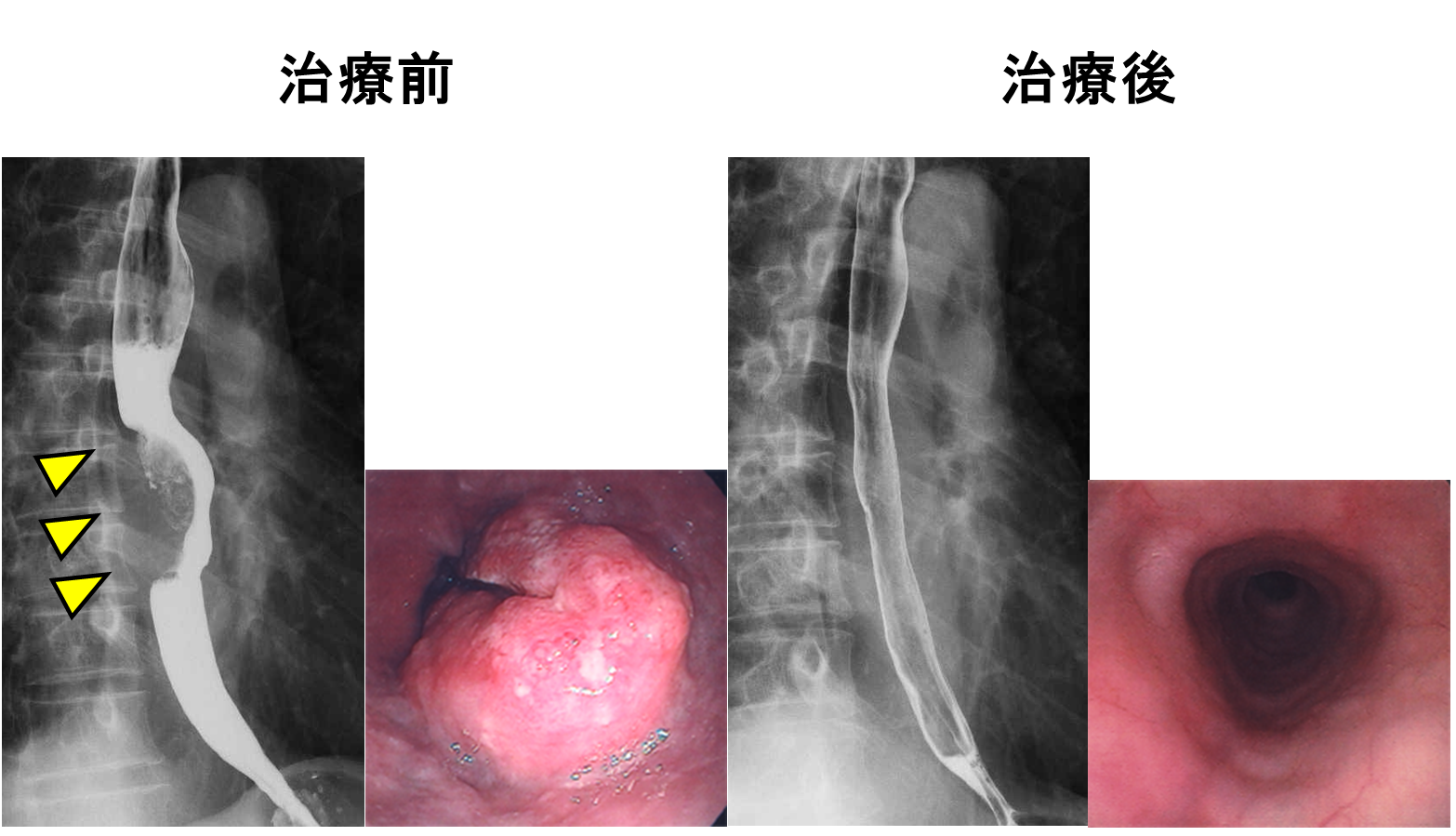
消化管狭窄・閉塞に対する緩和照射
- 消化管狭窄・閉塞は食道、胃、大腸などの消化管が腫瘍によって通過障害を起こした状態です。
- 治療の選択肢として、放射線治療やステント留置術、バイパス手術などがあります。放射線治療を行うことで、おおよそ70%弱の患者さんに症状改善が得られると報告されています。
腫瘍からの出血に対する緩和照射
- 腫瘍出血は、主に消化管などにできたがんで認められます。血流が豊富で出血しやすいため、慢性的な出血によって貧血を引き起こす、便に血が混じることがあります。
- 止血を目的に放射線治療が行われることがあります。おおよそ60%程度の患者さんで止血効果が得られると報告されています。
緩和照射の臨床試験への積極的な参加
- 当院では将来の患者さんに貢献できるよう臨床試験に積極的に参加しています。
- 対象となる患者さんには丁寧に説明をし、ご希望される場合に参加いただいています。
広島大学病院における緩和照射の実際
放射線治療の準備
- 治療の準備にあたっては治療を行う姿勢で専用のCT(治療計画CT)を撮影します。
- 背中や腰の痛みがあり、治療の姿勢の維持が難しい場合、補助具を用いた姿勢の調整を行い、また事前に痛み止めを使用した後に、治療の準備を進めていきます。
- 治療を行う部位によっては、治療中に頭部が動かないようにするためにプラスチック製のマスク(シェル)を作成します。ひとりひとり頭の形は異なりますので、特製のものを作成します。続いてシェルをつけたままCTの画像を撮影します。
- 少数個の脳転移に行うピンポイント照射では、より高い位置精度を確保するため専用の固定具を用いることがあります。これにより日々の位置変化を最小限に抑えた上で放射線治療が可能となります。
- CT画像を撮影した後に、専用のコンピュータに転送、コンピュータ上で照射する範囲や線量を決定します。
放射線治療の線量や回数
- 線量や回数は患者さんの病状や全身状態によって異なります。
- 緩和放射線治療は通常1日1回行います。放射線治療の回数には例として、合計1回の単回照射や、週5回で合計5-10回の分割照射などがあります。
放射線治療に要する時間
- 1回の治療に要する時間は10-15分程度で、実際に放射線を照射する時間は数分間です。
放射線治療の副作用
- 1回の放射線治療をうけても通常は大きな体調の変化はありません。
- 頭部や腹部に治療を行った場合には、体のだるさや頭が重い感じ、吐き気などが起きることがあります。もし吐き気などが強い場合にはそれを抑える薬剤を用います。
- 治療開始から1、2週間たつと放射線治療を行っている部位の皮膚が赤くなってかゆみが出ることがあります。腹部への治療では下痢や腹痛が起きることもあります。のどが照射される場合には食べ物を食べたときの痛みが生じる事もあります。これらの症状は治療後軽快します。
- 頭部全体への照射(全脳照射)では3週間ほどたつと髪の毛が抜けてきます。化学療法の影響がない場合、通常、治療後2-3か月後に髪が生え始めることが一般的です。髪質や髪の量が変化することがあります。
放射線治療後
- 放射線治療の効果や副作用は治療が終了してから出てくる事もしばしばあります。また、化学療法などを続ける必要がある場合もあります。治療と評価のスケジュールを主治医の先生を交えて相談します。
再照射について
- 過去に一度放射線を照射した箇所に再度放射線を照射することを再照射と言います。以前はあまり実施されていませんでしたが、近年は再照射の対象になるかを積極的に検討しています。
- 再照射が可能かどうかは、予想されうる効果と副作用を放射線治療医が主治医と相談し、判断します。また、患者さんに十分説明し、納得された上で治療を行っております。
